Morbus Fabry: Eine seltene Stoffwechselstörung - Symptome, Diagnostik, Therapie
Was ist Morbus Fabry?
Morbus Fabry ist eine seltene Stoffwechselstörung, das heißt Stoffwechselvorgänge im Körper sind verändert oder funktionieren nicht richtig. Sie gehört zur Gruppe der sogenannten lysosomalen Speicherkrankheiten, bei denen betroffenen Patient*innen ein Enzym fehlt. Morbus Fabry ist erblich und mit Medikamenten behandelbar. Erstmals beschrieben wurde die Fabry Erkrankung 1898 von den Ärzten Johannes Fabry und William Anderson. Unter anderem wird die Fabry Krankheit auch als Fabry Syndrom oder Morbus Fabry Syndrom bezeichnet. Auch die Abkürzung M. Fabry wird oft benutzt.
Die Erkrankung ist selten: Die Häufigkeit beträgt etwa eine betroffene Person pro 40.000 Einwohner. Die Ursache von (Morbus) Fabry ist ein Mangel eines Enzyms. Dieses heißt Alpha Galaktosidase A oder kurz: αGalA. Es ist für den Abbau von zuckerhaltigen Fettstoffen verantwortlich, der bei Fabry Patient*innen dadurch nicht richtig funktioniert. Meistens beginnt die Krankheit schon bei Kindern, manchmal wird sie aber erst als Erwachsener erkannt. Eine Prognose für den Krankheitsverlauf ist kaum möglich, da die Krankheit sich bei jedem/jeder Patient*in anders zeigt. Männer sind jedoch fast immer früher und schwerer betroffen als Frauen. Ohne Behandlung schreitet Morbus Fabry immer weiter fort und führt zu einer verkürzten Lebenserwartung (ohne Behandlung bei Männern um rund 20 Jahre, bei Frauen um 10 bis 15 Jahre).
Die Diagnose erfolgt durch die Bestimmung der Enzymaktivität der Alpha Galaktosidase A. Diese kann Ihr/Ihre Ärzt*in mit einfachen Trockenblut-Tests messen. Bei Frauen ist zusätzlich eine genetische Abklärung nötig. Unterstützt werden kann die Diagnose durch einen Krankheitsmarker namens Lyso-GL3. Eine Therapie, die zu einer Steigerung der Menge an aktivem Enzym führt, ist möglich (kausale Behandlung). Es gibt derzeit zwei verschiedene Ansätze für diese Behandlung. Informationen und Hilfe erhalten Patient*innen in Deutschland bei Ärzt*innen, die auf diese Krankheit spezialisiert sind und bei der Morbus Fabry Selbsthilfegruppe.
Lysosomale Speicherkrankheiten
Lysosomen sind die Recyclingzentren der Zellen. In ihnen bauen verschiedene lysosomale Enzyme verschiedene Stoffwechselprodukte ab oder um. Ist eines dieser Enzyme nicht in ausreichender Menge vorhanden oder fehlt vollständig, sammelt sich das entsprechende Stoffwechselprodukt im Lysosom an und verursacht zunehmend Probleme – es entsteht eine lysosomale Speicherkrankheit.
Was ist Morbus Fabry?
Hören Sie sich jetzt den Podcast von Herrn Dr. Wilden
und Frau Prof. Kurschat an und erfahren Sie mehr zur Krankheit.
Germain DP. Orphanet J Rare Dis 2010; 5:30
Desnick RJ et al. α-Galactosidase A deficiency: Fabry disease. In: C. R. Scriver, A. L. Beaudet, W. S. Sly, D. Valle (Hrsg.): The metabolic and molecular basis of inherited disease. 8. Ausgabe, Verlag McGraw-Hill, 2001,S.3733–3774.
Migeon BR. J Am Soc Nephrol 2008; 19: 2052-9
MacDermot KD et al. J Med Genet. 2001;38:769-775.
MacDermot KD et al. J Med Genet. 2001;38:750-760.
Eng CM et al. Am J Hum Genet. 2001;68:711-722.
1. Wie sieht das Krankheitsbild und Symptomatik von Morbus Fabry aus?
1.1 Was sind häufige Symptome bei Morbus Fabry?
Fabry Symptome betreffen fast immer mehrere Organe, besonders das Herz, die Niere und das Nervensystem. Aber auch die Haut, die Augen und der Magendarmtrakt sind häufig betroffen.
- Symptome:
- Zu den ersten Anzeichen zählen häufig Schmerzen in den Händen und Füßen.
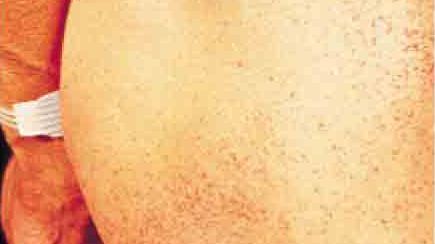
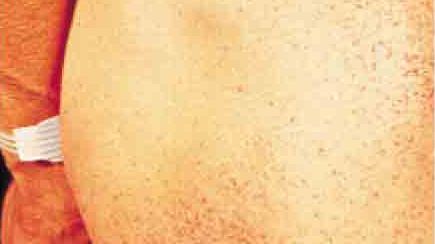
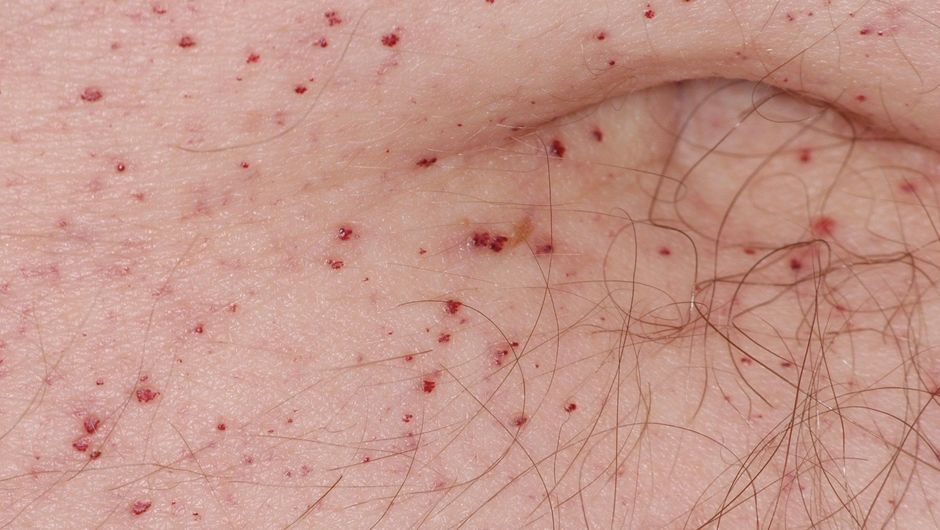
- Meist finden sich kleine rote Punkte auf der Haut, häufig im Badehosenbereich. Diese nennt man je nach Aufbau Angiokeratome oder Angiome.
- Ein weiteres frühes Anzeichen ist eine verminderte Fähigkeit oder Unfähigkeit zu schwitzen. Durch die gestörte Schweißbildung kann sich der Körper gefährlich aufheizen.
- Fabry Patient*innen entwickeln mit zunehmendem Alter Funktionseinschränkungen der Nieren und Symptome am Herzen.
- Als Fabry-Krisen bezeichnet man sehr starke Schmerzen über mehrere Tage, bei denen Schmerzmittel kaum noch helfen.
- Durchblutungsstörungen im Gehirn sind die Ursache für ein erhöhtes Schlaganfallrisiko.
- Morbus Fabry bei Frauen: Auch Frauen können an Fabry erkranken. Morbus Fabry Symptome bei Frauen treten in der Regel später auf und sind meist nicht so stark ausgeprägt wie bei männlichen Patienten.
- Verlauf nicht vorhersehbar: Nicht jeder/jede Fabry Patient*in entwickelt im Laufe seines/ihres Lebens alle Fabry Symptome. Bei manchen Patient*innen sind ausschließlich Herz oder Nieren betroffen, während bei anderen typische (Fabry) Symptome wie Beschwerden im Magendarmtrakt oder Angiokeratome fehlen.
Germain DP. Orphanet J Rare Dis 2010; 5:30
1.2 Was sind frühe Anzeichen eines Morbus Fabry?
Beim häufigsten (klassischen) Verlauf zeigen sich die Morbus Fabry Symptome meistens schon im Alter von 4-8 Jahren. Ursache sind die Ablagerungen von Speichermaterial in verschiedenen Organen. Das häufigste Anzeichen von Morbus Fabry im Kindesalter sowie auch im Jugendalter sind Schmerzen an Händen und Füßen sowie Bauchschmerzen.
Junge Fabry Patient*innen leiden häufig an diesen Fabry typischen Symptomen:
- immer wieder auftretende brennende Schmerzen in Händen und Füßen
- Wärme- oder Kälteunverträglichkeit
- Verminderte Fähigkeit oder Unfähigkeit zu schwitzen
- Wiederkehrende Fieberschübe
- Angiome vorwiegend an den Leisten, Oberschenkeln oder dem Gesäß
- Hornhauttrübung und Trübung der Linse im Auge (meist ohne Beeinträchtigung des Sehvermögens)
- Bauchschmerzen, insbesondere nach dem Essen
- Eiweiß im Urin
- Reduzierte körperliche Belastbarkeit
Germain DP. Orphanet J Rare Dis 2010; 5:30
1.3 Was sind späte Anzeichen von Morbus Fabry?
Mit steigendem Alter schreitet die Fabry Erkrankung weiter voran. Die Ursache dafür ist die zunehmende Ablagerung von Speichermaterial. Die Funktion von Nieren- und Herzmuskelzellen wird immer weiter beeinträchtigt und es kommt zu Organschäden sowie zu Durchblutungsstörungen. Daher können im Erwachsenenalter noch folgende weitere Morbus Fabry Symptome auftreten (Morbus Fabry Frauen erkranken meist später und weniger schwer als Männer):
- Nierenschwäche bis hin zur Dialysepflicht oder Transplantation
- Verschiedene Beschwerden am Herzen, darunter Herzhypertrophie, Kardiomyopathie, Arrhythmien, Herzinsuffizienz, Klappenanomalien, Myokardinfarkt
- Schlaganfall, Mini-Schlaganfälle (transiente ischämische Attacken, abgekürzt TIA) bereits in jungem Alter
- Depressionen
- Obwohl das fehlerhafte Gen über das X-Chromosom vererbt wird, können auch Frauen an Morbus Fabry erkranken. Die Morbus Fabry Symptome bei Frauen können die gleichen wie bei Männern sein, auch wenn sie in der Regel weniger schwer ausgeprägt sind.
Germain DP. Orphanet J Rare Dis 2010; 5:30
1.4 Welche Symptome bei M. Fabry betreffen das Herz?
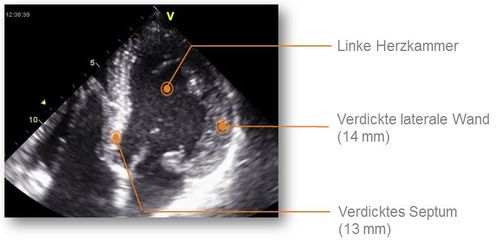
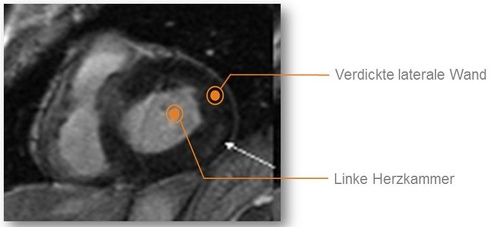
Beschwerden am Herzen kommen bei mehr als der Hälfte aller Fabry Patient*innen vor. Alle Teile des Herzens können betroffen sein. Bei Männern mit klassischem Morbus Fabry tritt die Herzbeteiligung typischerweise ab dem 30. Lebensjahr auf, bei Frauen später. Ursache sind die Einlagerungen von Speichermaterial in Herzmuskelzellen, Herzklappen und in die Wände der Blutgefäße am Herzen. Typisch für M. Fabry ist eine fortschreitende Vergrößerung der linken Herzkammer; im Verlauf wird das Herzmuskelgewebe in Narbengewebe umgebaut, weshalb das Herz nicht mehr optimal schlagen kann.
Ein Morbus Fabry kann sich am Herzen auch durch folgende Symptome äußern:
- Durchblutungsstörungen am Herzen
- Herzinfarkt
- Vergrößertes Herz
- Erkrankung(en) des Herzmuskels (Kardiomyopathie)
- Herzklappenfehler sowie
- Herzrhythmusstörungen
Für die Untersuchung werden die üblichen Methoden der Kardiologie genutzt, darunter die Elektrokardiographie (EKG), Echokardiographie (Echo) sowie Aufnahmen des Herzens mittels Magnetresonanztomographie (Kardio MRT).
Seydelmann N et al. Best Pract Res Clin Endocrinol Metab 2015; 29: 195-204
Mehta A et al. QJM 2010; 103: 641-659
1.5 Welche Symptome bei M. Fabry betreffen die Niere?
- Niere häufig betroffen – Die Niere ist bei etwa der Hälfte aller Fabry Patient*innen betroffen. Das kann bereits bei Kindern und Jugendlichen der Fall sein und schreitet mit dem Alter fort. Bei Erwachsenen gehört sie zu den wichtigsten Symptomen des Morbus Fabry.
- Akkumulation von Speichermaterial – Ursache sind Einlagerungen von Zeramidtrihexosid (Globotriaosylzeramid, GL-3, Gb3) in den verschiedenen Zelltypen in den Nieren. Dadurch wird die Filterfunktion der Nieren beeinträchtigt.
- Eiweiß im Urin – Der erste Hinweis auf eine Nierenbeteiligung ist häufig eine übermäßige Ausscheidung von Eiweiß mit dem Urin (Mikroalbuminurie, Proteinurie).
- Nierenversagen möglich – Ohne Behandlung können bei Patient*innen mit klassischem M. Fabry in der dritten bis fünften Lebensdekade die Nieren vollständig versagen. Dann wird eine Dialysebehandlung oder Transplantation nötig.
Mehta A et al. QJM 2010; 103: 641-659
Germain DP. Orphanet J Rare Dis 2010; 5: 30
Tondel C et al. J Am Soc Nephrol 2013; 24: 137-148
1.6 Wie sieht die Beteiligung des Nervensystems beim Morbus Fabry aus und welche Schmerzen treten häufig auf?
Neurologische, also das Nervensystem betreffende Anzeichen, gehören zu den frühesten und häufigsten Symptomen des M. Fabry. Die Beschwerden sind vielfältig und reichen von Schmerzen über Schlaganfälle bis zu Depressionen.
- Brennende Schmerzen in Händen und Füßen: Die Mehrheit der Fabry Patient*innen leidet an Schmerzen. Typisch sind sogenannte Brennschmerzen in Händen und Füßen. Sie werden manchmal auch als „Akroparästhesien“ bezeichnet. Bei Brennschmerzen schmerzen die betroffenen Nerven „selbst“ – und fühlen sich dabei wie ein Brennen an. Sie treten meist bereits im Kindes- oder Jugendalter auf. Ein wichtiger Auslöser (Trigger) für Fabry Schmerzen ist Hitze. Dabei spielt es keine Rolle, ob sie auf Fieber, hoher Umgebungstemperatur oder körperlicher Anstrengung basiert.
- Fabry-Krisen: Als Fabry-Krisen bezeichnet man sehr starke Schmerzen über mehrere Tage, die kaum mit Schmerzmittel zu bessern sind. Sie schränken die Lebensqualität von Fabry Patient*innen deutlich ein.
- Verminderte Fähigkeit zu schwitzen: Viele Fabry Patient*innen können nicht richtig schwitzen. Bei manchen ist die Schweißbildung vollständig gestört. Sie können körperliche Anstrengung deshalb nur schlecht oder gar nicht aushalten. Schulsport bei Kindern ist häufig nicht möglich. Speziell bei Kindern sollte eine kühle Umgebung geschaffen werden, z. B. durch Wassersprühflaschen, um einer Überhitzung entgegenzuwirken.
- Erhöhtes Schlaganfallrisiko: Fabry Patient*innen haben ein mehr als zehnfach höheres Risiko für einen Schlaganfall im Vergleich zur Allgemeinbevölkerung. Eine wichtige Ursache sind vermutlich Einlagerungen der Speichersubstanz in den Wänden der Blutgefäße im Gehirn. Sowohl Schlaganfälle als auch sogenannte Mini-Schlaganfälle (TIA, transiente ischämische Attacken) treten bei Fabry Patient*innen früher auf als in der Allgemeinbevölkerung. Daneben sind auch verschiedene Formen von Blutungen im Gehirn sowie Hirnvenenthrombosen möglich.
- Depressionen: Eine Untersuchung in England hat gezeigt: Knapp die Hälfte aller Fabry Patient*innen leiden an einer Depression, mehr als ein Drittel an einer schweren Depression – allerdings werden Depressionen bei Fabry Patient*innen im Praxisalltag selten diagnostiziert.
Mehta A et al. QJM 2010; 103: 641-659
Germain DP. Orphanet J Rare Dis 2010; 5: 30
Dütsch M, Hilz MJ. Rev Med Interne 2010; S243-50
Sommer C et al. Der Internist 2013; 1: 121-130
Arning K et al. J Neurol 2012; 259: 2393-2400
Fellgiebel A et al. Lancet Neurol. 2006; 5: 791-795
Kolodny E et al. Stroke 2015; 46: 302-313
1.7 Welche Symptome bei M. Fabry betreffen Magen und Darm?
Magen-Darm-Beschwerden bei Fabry umfassen Bauchschmerzen (häufig nach dem Essen) sowie Durchfälle, Übelkeit, Krämpfe und Verstopfung. Die Magen-Darm-Symptome betreffen mehr als die Hälfte aller Fabry Patient*innen und werden bereits bei Kindern beobachtet.
Mehta A et al. QJM 2010; 103: 641-659
1.8 Wie sieht die Beteiligung der Haut bei Morbus Fabry aus?
Ein sichtbares Merkmal des M. Fabry sind kleine/winzige rote Punkte auf der Haut, die meistens im Badehosenbereich, beispielsweise am Gesäß, auf dem Oberschenkel oder in der Leistenregion, zu finden sind. Es handelt sich dabei um oberflächliche Blutgefäßveränderungen (Angiome), die manchmal auch als Angiokeratome bezeichnet werden. Diese Hautveränderungen treten bereits früh im Krankheitsverlauf auf. Sie können auch um den Bauchnabel herum oder im Bereich der Lippen vorkommen.
Mehta A et al. QJM 2010; 103: 641-659
Germain DP. Orphanet J Rare Dis 2010; 5: 30
1.9 Wie sieht die Beteiligung der Augen bei Morbus Fabry aus?
Die Besonderheiten des Morbus Fabry am Auge sind meistens schon früh nachweisbar, bereiten aber in der Regel keine Beschwerden und beeinträchtigen das Sehen nicht.
Typische Morbus Fabry Augenbeteiligung:
- Cornea verticillata: Wirbelförmige grau-gelbliche Hornhauttrübung (Cornea verticillata, Vortexkeratopathie) bei knapp drei Vierteln der Patient*innen; Ursache sind Ablagerungen der Speichersubstanz in den Epithelzellen der Hornhaut, die nicht zu einer Einschränkung der Sehfähigkeit führen. Hierbei sind Ablagerungen, die bestimmte Medikamente hervorrufen können, auszuschließen.
- Linsentrübung: kann als vorderer oder hinterer subkapsulärer Katerakt vorkommen
- Gefäßbeteiligung mit Aussackungen und vermehrter Schlängelung der Blutgefäße (Tortuositas vasorum)
Mehta A et al. QJM 2010; 103: 641-659
Germain DP. Orphanet J Rare Dis 2010; 5: 30
2. Was sind die Ursachen von Morbus Fabry?
Morbus Fabry ist eine erbliche Stoffwechselerkrankung aus der Gruppe der lysosomalen Speicherkrankheiten. Lysosomen sind Recyclingzentren – sie kommen in fast allen Körperzellen vor. In ihnen bauen verschiedene Enzyme verschiedene Stoffwechselprodukte ab oder um. Ist eines dieser Enzyme nicht in ausreichender Menge vorhanden oder fehlt vollständig, sammelt sich das entsprechende Stoffwechselprodukt im Lysosom an und verursacht zunehmend Probleme – es entsteht eine lysosomale Speicherkrankheit.
Morbus Fabry wird durch einen Mangel an dem Enzym alpha-Galaktosidase A ausgelöst. In der Folge sammelt sich das Stoffwechselprodukt Globotriaosylceramid (auch Zeramidtrihexosid, GL-3 oder Gb3 genannt) in den Lysosomen an. Der Enzymmangel entsteht, weil vererbte Veränderungen im GLA-Gen dazu führen, dass nicht ausreichend Enzym hergestellt werden kann. Mittlerweile sind über 500 krankheitsauslösende Veränderungen bekannt. Morbus Fabry ist nicht ansteckend.
Germain DP. Orphanet J Rare Dis 2010; 5: 30
2.1 Ist Morbus Fabry vererbbar?
Ja, Morbus Fabry wird vererbt. Die Genetik ist sehr komplex und wird immer genauer erforscht. Das GLA-Gen, das für die Fabry Erkrankung verantwortlich ist, wenn es verändert ist, befindet sich auf dem X-Chromosom. Deshalb bezeichnet man die Morbus Fabry Vererbung als X-chromosomal.
Frauen besitzen zwei X-Chromosomen, Männer ein X- und ein Y-Chromosom. Frauen können das veränderte Gen an ihre Töchter und Söhne weitergeben. Männer geben das X-Chromosom nur an ihre Töchter weiter. Da männliche Nachkommen aber nur ein X-Chromosom besitzen, erkranken sie immer, wenn sie von einem Elternteil ein mutiertes GLA-Gen geerbt haben. Bei weiblichen Patienten dagegen liegen meist jeweils ein krankes sowie ein gesundes X-Chromosom vor. In der Regel erkranken sie später und weniger schwer als männliche Patienten.
Das Risiko, dass Kinder erkranken, hängt davon ab, ob der Vater oder die Mutter von Morbus Fabry betroffen ist. Eine Diagnose ist bereits vor der Geburt möglich.
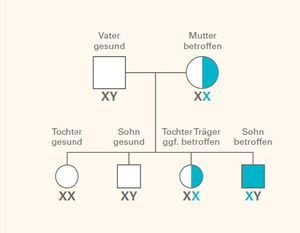
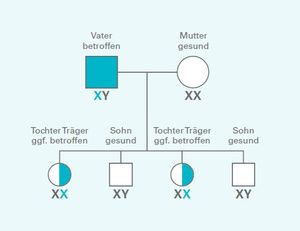
Wenn bei einem/einer Patient*in ein Morbus Fabry neu diagnostiziert wurde, ist es sinnvoll, einen Stammbaum mit allen nahen Verwandten des/der Betroffenen zu erstellen. Auf diese Weise können weitere Patient*innen identifiziert – und gezielt behandelt – werden. Hierbei wird der/die Ärzt*in beispielsweise auch nach Personen mit Nierenschwäche oder frühen Schlaganfällen in der Familie fragen. Dahinter könnte sich nämlich ein bislang nicht diagnostizierter Morbus Fabry verbergen.
Germain DP. Orphanet J Rare Dis 2010; 5: 30
Mehta A et al. QJM 2010; 103: 641-659
3. Verdacht auf Morbus Fabry – was tun?
Wenn Sie den Verdacht haben, dass Sie – oder eventuell auch Ihr Kind – an Morbus Fabry erkrankt sein könnten, sollten Sie sich an einen/eine Ärzt*in Ihres Vertrauens wenden. Weil regelmäßig das Nervensystem, die Niere und/oder das Herz betroffen sind, sind bestimmte Fachärzt*innen wie Neurolog*innen, Nephrolog*innen oder Kardiolog*innen bzw. der/die Kinderärzt*in gute Ansprechpartner*innen. Allerdings ist Morbus Fabry so selten, dass nicht auf diese Erkrankung spezialisierte Ärzt*innen möglicherweise selbst erst einmal nachschlagen müssen. Kompetenzzentren Morbus Fabry gibt es an einigen Universitätskliniken.
4. Wie wird Morbus Fabry diagnostiziert?
Weil die Erkrankung so selten ist und die Symptome so unterschiedlich sein können, vergehen bei Fabry Patient*innen durchschnittlich immer noch viele Jahre bis schließlich die korrekte Diagnose gestellt wird. Bis dahin haben sie meistens schon viele Fachärzt*innen aufgesucht. Nicht selten haben diese zunächst Fehldiagnosen gestellt, weil sie die Symptome irrtümlicherweise anderen, häufigeren Krankheiten zugeordnet haben. Die Herausforderung für den/die Ärzt*in besteht also darin, überhaupt an Morbus Fabry zu denken. Hat er/sie M. Fabry erst einmal in Erwägung gezogen, ist die Abklärung des Verdachts für ihn/sie nicht schwierig. Dafür gibt es einen speziellen Morbus Fabry Test.
Mehta A et al. QJM 2010; 103: 641-659
4.1 Morbus Fabry Diagnostischer Test
In einer Blutprobe kann ihr/ihre Ärzt*in die Aktivität der alpha-Galaktosidase A messen – ist diese sehr niedrig, steht die Diagnose bei Männern fest. Weil die Enzymaktivität bei Frauen im niedrigen Normalbereich liegen kann, ist hier zusätzlich eine Analyse des GLA-Gens notwendig. Eine Einbeziehung des Krankheitsmarkers Lyso-GL3 kann die Diagnostik unterstützen.
Für beides stehen heute moderne, leicht durchzuführende Trockenbluttests zur Verfügung.
- Bei Männern reicht häufig ein Enzymtest für die exakte Diagnose, bei Frauen wird zusätzlich ein Gentest benötigt. Dieser kann mit dem Blut aus derselben Trockenblutkarte häufiger durchgeführt werden.
- durch einen Trockenbluttest ist eine frühe Diagnose und somit eine frühzeitige Therapie möglich.
4.2 Was sind die häufigsten Fehldiagnosen bei Morbus Fabry?
Weil die Erkrankung so selten ist, denken viele Ärzt*innen oft erst an häufigere Erkrankungen, die sie schon öfter gesehen haben und ähnliche Beschwerden verursachen können. Häufige Fehldiagnosen bei M. Fabry sind unter anderem Multiple Sklerose, Wachstumsschmerzen, unklare Polyneuropathie sowie Erkrankungen des rheumatischen Formenkreises. Alle Erkrankungen, die als Ursache für die Symptome des Patient*innen infrage kommen können, nennt man Differenzialdiagnosen
Ein Verdacht auf Morbus Fabry sollte bei den folgenden Symptomen aufkommen:
- Nierenversagen ohne Erklärung
- Vergrößerung der linken Herzkammer ohne Erklärung
- Schlaganfall oder TIA in jüngeren Jahren
- Schmerzen an Händen und Füßen/Verschlechterung bei Hitze/Anstrengung
- Angiome/Angiokeratome
- Verminderte Fähigkeit oder Unfähigkeit zu schwitzen
- Frühen Todesfälle bei nahen Verwandten besonders aufgrund von Nierenversagen oder Herzproblemen
Germain DP. Orphanet J Rare Dis 2010; 5:30
Mehta A et al. QJM 2010; 103: 641-659
Arning K et al. J Neurol 2012; 259: 2393-400
Niemann M et al. Circ Cardiovasc Genet 2014; 7: 8-16
5. Ihre Behandlungsmöglichkeiten bei Morbus Fabry
Die Erkrankung Morbus Fabry kann medikamentös und symptomatisch behandelt werden. Für weitere Informationen wenden Sie sich gerne an Ihren/Ihre behandelnden/behandelnde Ärzt*in oder an ein Morbus Fabry Kompetenzzentrum in Ihrer Nähe.
6. Wie sieht der Alltag eines Morbus Fabry Patienten aus?
Morbus Fabry ist eine chronische Erkrankung, das heißt, Menschen leiden dauerhaft an ihr – im Fall von Morbus Fabry sogar lebenslang. Sie kann durch die Therapie entscheidend gelindert und der Verlauf verlangsamt werden. Eine vollständige Heilung ist aber nicht möglich. Vor allem Erschöpfung und Schmerzen können den Alltag erschweren und die Lebensqualität verschlechtern. Für beides gilt: Es ist hilfreich zu beobachten, wann sie auftreten, und durch was sie ausgelöst werden. Zum Beispiel: Gibt es bestimmte Situationen oder Tageszeiten, in denen Erschöpfung und Schmerzen auftreten? Daraus lassen sich häufig Strategien ableiten, wie man sie minimieren kann. Die Schmerztherapie gehört in die Hand eines/einer erfahrenen Schmerztherapeut*in, der/die sich auch mit Morbus Fabry auskennt.
Auch bei Morbus Fabry kann eine gesunde und ausgewogene Ernährung das Wohlbefinden der Patient*innen steigern. Worauf insbesondere Patient*innen mit Morbus Fabry achten sollten:
- Bei Übelkeit oder Krämpfen: Es wird empfohlen, Mahlzeiten aufzuteilen und lieber häufiger kleinere Mahlzeiten zu essen. Auch sollten sie auf zu fette Nahrungsmittel verzichten.
- Bei Bluthochdruck oder einer Beteiligung des Herzens: Patient*innen, die davon betroffen sind, sollten auf eine salzarme Ernährung achten.
- Bei Nierenerkrankungen: Patient*innen mit Nierenproblemen können mit einer speziellen Diät in Rücksprache mit dem/der Ärzt*in selbst viel für ihre Gesundheit tun. Generell stellt für Nierenkranke die vermehrte Aufnahme von Eiweiß eine besondere Belastung dar: Beim Abbau entsteht unter anderem Harnstoff, der über die Niere ausgeschieden werden muss. Dazu ist die kranke Niere nur begrenzt in der Lage. Manche Patient*innen entwickeln Probleme hinsichtlich des Kaliumspiegels – hier ist es wichtig, auch diesen im Blick zu halten und auf kaliumarme Lebensmittel zu verzichten.
Interessante Informationen rund um das Thema Ernährung bei Magen-Darm-Beschwerden bzw. Verträglichkeit und Zubereitung von Obst erhalten Sie hier.
Im Laufe der Zeit kann das Thema Schwerbehinderung für Patient*innen mit Morbus Fabry wichtig werden. Wird die Feststellung der Schwerbehinderteneigenschaft aufgrund der chronischen Erkrankung beantragt und bewilligt, so hat dies Konsequenzen: Zum Beispiel für den Kündigungsschutz im Arbeitsverhältnis, Vorteile in der Einkommensteuer, die Möglichkeit zum früheren Bezug einer Altersrente. Da dadurch aber auch Nachteile, zum Beispiel bei der Bewerbung für ein Arbeitsverhältnis, auftreten können, sollte die Entscheidung, ob und wann ein solcher Antrag gestellt wird, gut überlegt sein. Weitere Informationen rund um den Themenbereich Gesundheitspolitik.
Selbsthilfegruppen sind für viele Betroffene und ihre Angehörige ein wichtiger Ort, um Informationen auszutauschen. Ganz besonders bedeutend ist hierbei der Erfahrungsaustausch zu den vielfältigen Themen rund um die Erkrankung und ihre Bewältigung.
7. Was müssen Freund*innen und Angehörige eines/einer Morbus Fabry Patient*in beachten?
Morbus Fabry ist eine chronische Erkrankung. Sie kann durch die Therapie entscheidend gelindert, aber nicht geheilt werden. Es ist daher wichtig, den/die Patient*in einerseits weiterhin als den Menschen zu sehen, der er/sie vor der Diagnose war. Andererseits gilt es zu akzeptieren, wenn er/sie beispielsweise aufgrund von Erschöpfung oder Schmerzen nicht so belastbar ist wie ein gesunder Mensch. Wahrscheinlich benötigt er/sie in manchen Dingen Unterstützung – wichtig ist aber auch, dass Freund*innen und Angehörige sich nicht selbst überfordern und auf ihr eigenes Leben verzichten. Generell gilt nicht nur für Patient*innen, sondern auch für Freund*innen und Angehörige: Wer Wissen über die Erkrankung hat, kann besser mit ihr und ihren Folgen umgehen. Hilfreiche Informationen und Unterstützung bietet auch die Morbus Fabry Selbsthilfegruppe. Unter dem Menü-Punkt "Mentale Gesundheit" finden Patient*innen sowie Freund*innen und Angehörige umfangreiches Material.
8. Morbus Fabry Kompetenzzentren
8.1 Welche Funktion/Aufgabe haben Fabry Zentren?
Ein Fabry Zentrum zeichnet sich dadurch aus, dass sich Ärzt*innen verschiedener Fachrichtungen mit Erfahrung im Bereich Morbus Fabry zusammengeschlossen haben, um Fabry Patient*innen optimal zu betreuen. Solche Kompetenzzentren gibt es überwiegend an Universitätskliniken. In diesen Kompetenzzentren wird – falls nicht schon geschehen – die Diagnose gestellt und dann die Therapie begonnen. Bei der Erstvorstellung finden gezielte Untersuchungen bei verschiedenen Expert*innen – vor allem Nephrolog*innen, Kardiolog*innen, Neurolog*innen und ggf. Pädiater*innen – statt, um die Indikation für eine Behandlung zu stellen und zu entscheiden, welche Begleitmedikation möglicherweise erforderlich ist.
8.2 Wie häufig sollten Verlaufskontrollen bei Morbus Fabry erfolgen?
In jährlichen Abständen gibt es im Behandlungszentrum Kontrollen des Krankheitsverlaufs, bei denen die Patient*innen von den Ärzt*innen der verschiedenen Fachrichtungen (multidisziplinär) untersucht werden und die Therapie bei Bedarf angepasst wird. Die genannten Kern-Disziplinen arbeiten innerhalb der Klinik auch mit Ärzt*innen aus den weiteren für Morbus Fabry relevanten Fachgebieten zusammen, wenn es nötig ist. Ganz besonders wichtig ist auch die enge Zusammenarbeit zwischen Fabry Zentrum und behandelnden Ärzt*innen vor Ort.
8.3 Fabry Zentren in Deutschland
Hinweis: Die auf dieser Website befindliche Liste von spezialisierten Kliniken bzw. Zentren ist nicht abschließend. Bislang nicht aufgeführte Zentren können jederzeit ergänzt werden.
oder
Download der Kopmetenzzentren Fabry als PDF
9. Morbus Fabry Selbsthilfegruppe
Umfangreiche Informationen und Unterstützung bietet die
MFSH - Morbus Fabry Selbsthilfegruppe e.V.
zur Website der Selbsthilfegruppe
(Aktualisierung August 2021)
MAT-DE-2102078-1.0-04/2021
MAT-DE-2104099-v0.1-08/21
Viele interessante Informationen rund um die Erkrankung Morbus Fabry finden Sie als Angehöriger der Fachkreise ab sofort neu auf „Campus Sanofi“.
(Aktualisierung Dezember 2023)