Kali, attenuierte Verlaufsform*
In der europäischen Union gilt eine Erkrankung als selten, wenn nicht mehr als fünf von 10.000 Menschen daran erkrankt sind. Die Krankheitsbilder von solchen Erkrankungen sind oft sehr komplex, und gerade weil es nur wenige Patienten gibt und die Krankheiten somit wenig bekannt sind, gestaltet sich die Diagnose häufig schwierig.
Bei Mukopolysaccharidose Typ 1 oder MPS I ist 1 von 75.000–100.000 Kindern betroffen. Damit zählt MPS 1 zu einer der über 6.000 aktuell bekannten seltenen Erkrankungen.
Antworten auf die häufigsten Fragen rund um MPS I
Was ist MPS I?
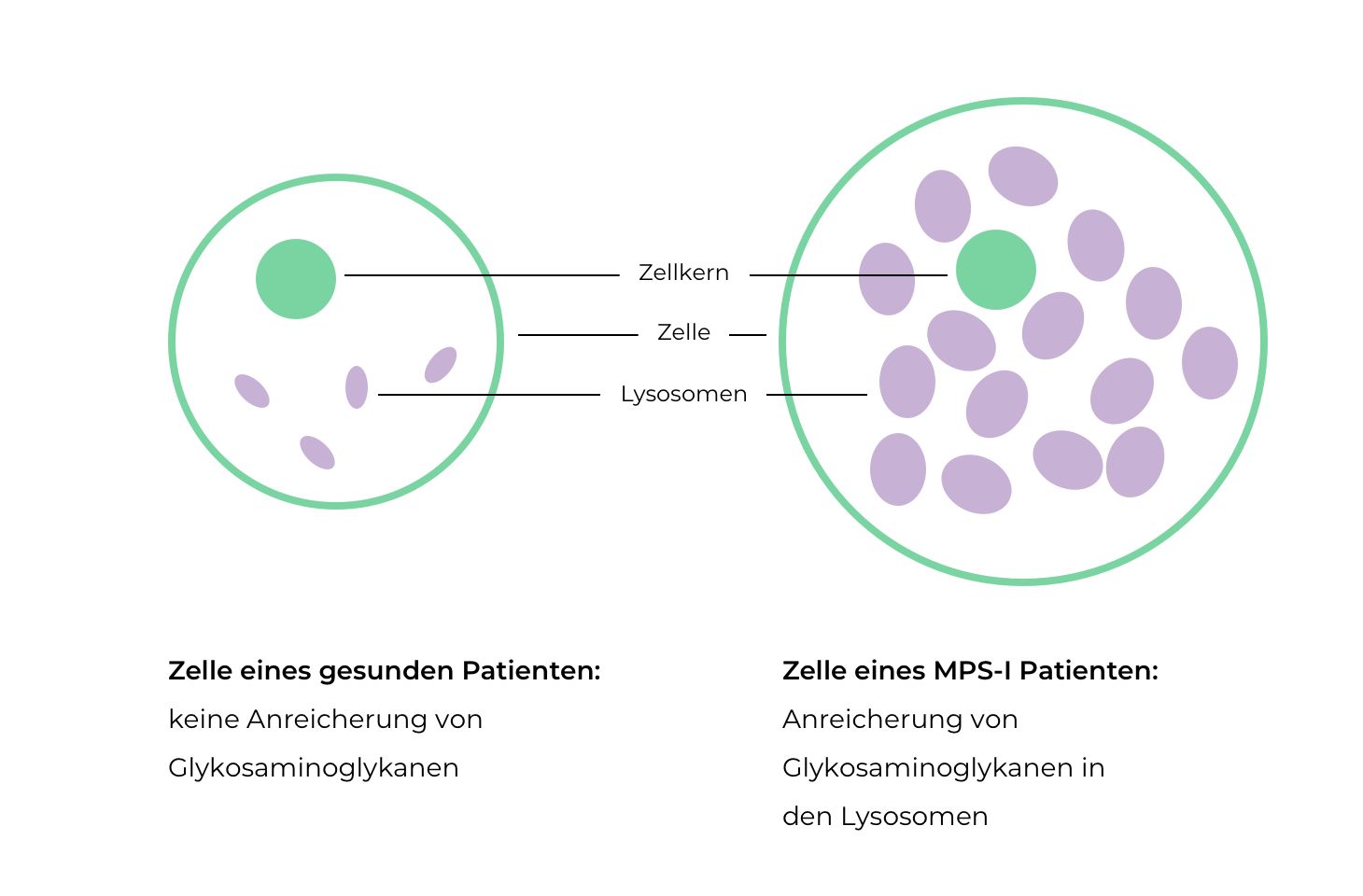
Mukopolysaccharidose Typ 1 oder auch MPS I zählt zu den Stoffwechselkrankheiten und ist eine von sieben Formen der Erkrankungsgruppe der Mukopolysaccharidosen. Dabei handelt es sich um sogenannte lysosomale Speicherkrankheiten (Lysosomal Storage Disease, LSD). Das sind Krankheiten, die durch einen Mangel oder einen Funktionsverlust von Enzymen Enzyme sind Eiweiße (Proteine), die als Biokatalysator biochemische Reaktionen im Organismus steuern und beschleunigen, ohne dabei selbst verändert zu werden. verursacht werden, die sich in einem bestimmten Bereich oder Organell der Zelle befinden: den Lysosomen.
Die Lysosomen Das Wort Lysosom kommt aus der griechischen Sprache und setzt sich aus "lysis" für "Lösung" und "soma" für "Körper“ zusammen.“ sind die Recyclinghöfe der Zellen: Verschiedene Substanzen werden dort mit Hilfe von Enzymen nach und nach abgebaut und entsorgt oder wiederverwertet. Fehlen solche Enzyme, so können diese Substanzen nicht oder nur unvollständig abgebaut werden (Abb. 1). So auch bei den Mukopolysaccharidosen: Hier sind die Enzyme betroffen, deren Aufgabe der Abbau von großen Zuckermolekülen, den sogenannten Glykosaminogykanen (GAG), in den Lysosomen ist. GAG dienen normalerweise der Kommunikation in der Körperzelle und sind wichtig für die Struktur der Zelle. Wenn GAG nicht abgebaut werden, sammeln sie sich in den Zellen des Körpers an und stören zunehmend die Zellfunktion. Letztendlich führt dies dann zu den verschiedenen Symptomen, die bei einer MPS I-Erkrankung beobachtet werden.
Bei den verschiedenen Formen der Mukopolysaccharidose ist jeweils ein anderes Enzym in den Lysosomen betroffen, sodass verschiedene Krankheitsbilder auftreten. Bei MPS I ist das Enzym α-L-Iduronidase nicht voll funktionstüchtig. Dieses Enzym ist normalerweise am Abbau von zwei Glykosaminoglykanen (GAG) beteiligt, die sich Dermatan- und Heparansulfat nennen. Ein Mangel bzw. ein Funktionsverlust verhindert deren Abbau und führt zur Anreicherung dieser beiden Substanzen. Letztendlich führt dies dann zu den verschiedenen Symptomen, die bei einer MPS I-Erkrankung beobachtet werden.
Wie entsteht MPS I?
Wie alle Enzyme des Körpers wird auch die α-L-Iduronidase vom Körper selbst hergestellt. Die Informationen dazu befinden sich in unserem Erbgut, der sogenannten DNA oder DNS (Desoxyribonukleinsäure). Ist die Information im Erbgut verändert, spricht man von einer Mutation, die auch weitervererbt werden kann. Eine Mutation kann dazu führen, dass entweder kein Enzym gebildet wird oder dass das gebildete Enzym eine verminderte Funktion/Aktivität hat.
Im Falle der MPS I ist das Enzym α-L-Iduronidase nicht in der Lage, die Substanzen Dermatan- und Heparansulfat vollständig abzubauen.
Kann MPS I vererbt werden?
Das Erbgut, die DNA, wird von den Eltern an ihre Kinder weitergegeben. Somit kann auch MPS I weitervererbt werden.
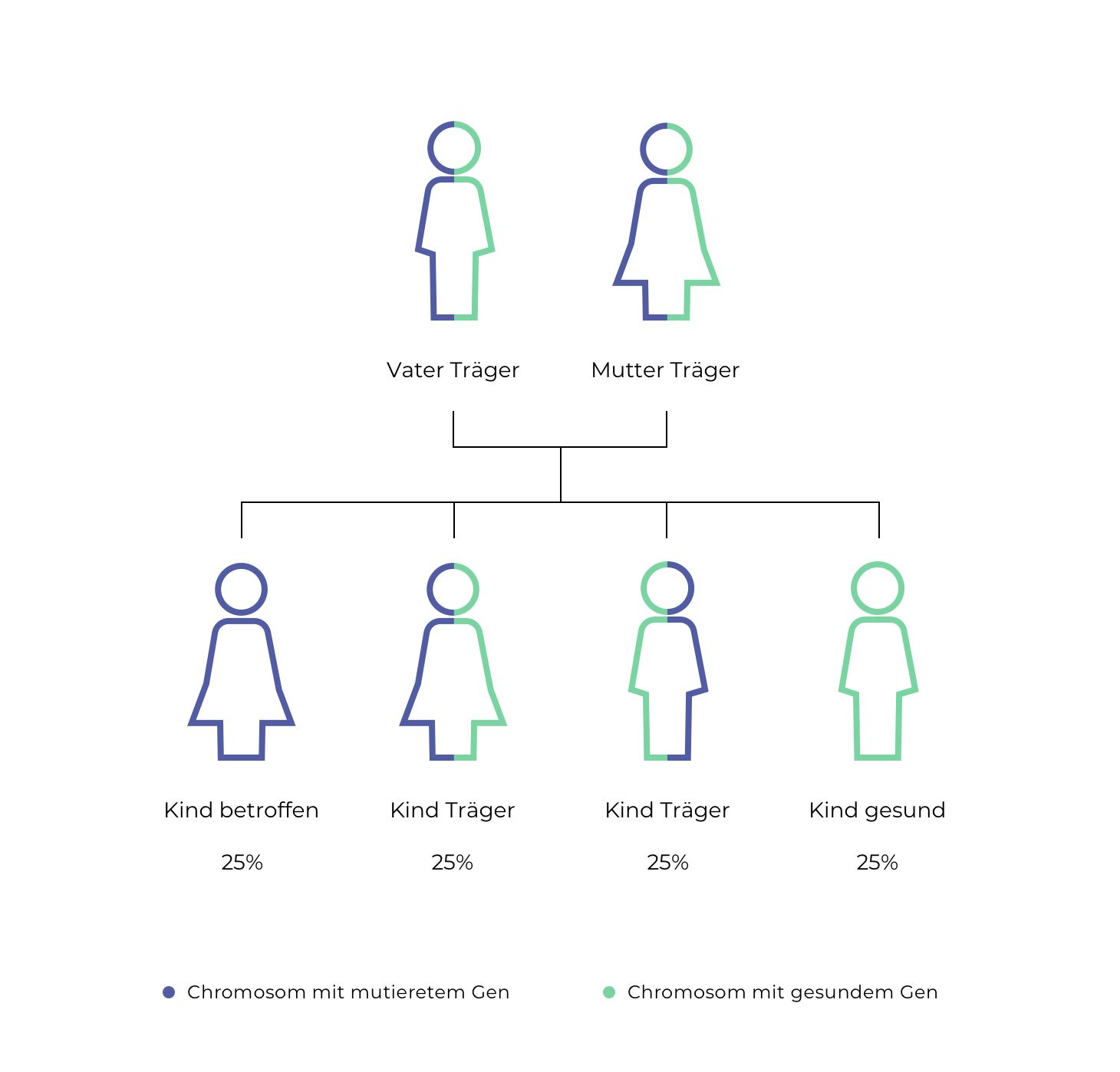
Alle Gene Ein Gen (griech. = Genesis) ist eine Funktionseinheit im Erbgut (DNA), die die Grundinformationen für die Ausbildung eines bestimmten Merkmals beeinflusst. des Organismus liegen in doppelter Ausführung vor: Eins stammt von der Mutter, eins vom Vater. MPS 1 wird autosomal rezessiv vererbt. Das bedeutet, dass die Erkrankung nur dann in Erscheinung tritt, wenn beide Elternteile Träger einer Mutation sind und das Kind von beiden Elternteilen jeweils das mutierte Gen erhält. Die Eltern selbst sind nicht von der Erkrankung betroffen, sondern übertragen diese nur. Wenn beide Eltern Träger eines mutierten Gens sind, besteht eine Wahrscheinlichkeit von 25 %, dass ihr Kind betroffen ist. Kinder, die jeweils ein gesundes und ein mutiertes Gen von ihren Eltern erhalten, leiden nicht an der Krankheit, aber sie können die Erkrankung wiederum an die nachfolgende Generation weitergeben (Abb. 2).
Wie wird MPS I diagnostiziert?
Bei einem Verdacht auf eine MPS I-Erkrankung gibt es verschiedene Testverfahren, um die Diagnose zu bestätigen. Meist werden diese in spezialisierten Laboren durchgeführt.
Formen der Diagnostik sind beispielsweise die Testung auf das Vorkommen bestimmter Moleküle im Urin (sogenannte Glykosaminoglykane GAGs) oder die Bestimmung der Aktivität eines bestimmten Enzyms (bei MPS I die der α-L-Iduronidase) im Blut.Hierfür wird dem Patienten Blut abgenommen und entweder auf eine Karte (die sogenannte Trockenblutkarte) getröpfelt oder im Probenröhrchen an ein Labor gesendet. Nach etwa 2 Wochen sollte dem Arzt ein Befund vorliegen. Sollte sich der Verdacht auf MPS I erhärten, wird in der Regel diese Untersuchung durch eine Analyse des Gens komplettiert.
Wie wird MPS I behandelt?
Grundsätzlich werden Patienten aller sieben Formen der Mukopolysaccharidosen neben ihren Haus- oder Kinderärzten auch von den MPS-Experten in spezialisierten Zentren betreut. Dort kümmern sich spezialisierte und erfahrene Teams aus unterschiedlichen Fachdisziplinen engmaschig um das Wohl der Patienten.
Da MPS-Patienten meist viele verschiedene Symptome aufweisen, diese nicht von Anfang an da sind und sich erst im Verlauf der Erkrankung entwickeln, ist eine regelmäßige Kontrolle im spezialisierten Zentrum wichtig. So kann der behandelnde Arzt schon bei beginnenden Auffälligkeiten rechtzeitig eingreifen und individuell auf den Patienten zugeschnittene Therapiemaßnahmen einleiten.
Es gibt verschiedene Ansätze, wie Mukopolysaccharidosen behandelt werden: die Therapie der Symptome (symptomatische oder supportive Therapie) und die Therapie zur Behandlung der Ursache.
Zu den supportiven Therapien zählen Behandlungen, die u. a. der Erhaltung der Gelenkmobilität (Physio- und Ergotherapie) und der Sprache (Logopädie) dienen und, bei schweren Verläufen, die Atmung unterstützen (Atemtherapie). Im Verlauf der Erkrankung können auch verschiedenste Operationen nötig werden, z. B. im Hals-Nasen-Ohren-Bereich, im orthopädischen Bereich oder die Reparatur von Nabel- oder Leistenbrüchen. Ist das Herz betroffen, können auch Herzoperationen anstehen.
Weitere Behandlungsmöglichkeiten setzen an der Ursache der Erkrankung an, nämlich dem Enzymmangel. Welche Form der medizinischen Behandlung für den Patienten in Frage kommt, ist vor allem vom Alter und dem Verlauf der Erkrankung abhängig. Die Experten im Zentrum entscheiden individuell und je nach Fall, welche Behandlungsoption zum Patienten passt.
Weshalb ist ein frühe Diagnosestellung bei MPS I wichtig?
Schon im Mutterleib ist die α-L-Iduronidase teilweise oder vollständig ohne Funktion und kann ihre Aufgabe nicht erfüllen. Die Substanzen Dermatan- und Heparansulfat reichern sich daher bereits früh in den Lysosomen und damit im Körper an. Nach und nach treten dann immer mehr Symptome auf, die sich auch weiter verschlimmern können und größtenteils nicht mehr rückgängig zu machen sind: Sie sind irreversibel.
Es ist daher sehr wichtig, dass die Diagnose frühzeitig gestellt wird und die anschließende Behandlung möglichst schnell eingeleitet wird.
Wo kann man Hilfe bekommen?
Der Ansprechpartner ist immer Ihr behandelnder Arzt oder das spezialisierte Zentrum.
Weitere Unterstützung erhalten Sie bei der Selbsthilfeorganisation Gesellschaft für Mukopolysaccharidose e.V.
http://www.mps-ev.de/
Lesen Sie hier verschiedene Patientengeschichten
Welche Symptome deuten auf MPS I?
Quellenverweise:
* Bildquellen:
Kali, weiblich, Genzyme Corporation
Anisa, 9 Jahre, weiblich, Genzyme Corporation
Martin, 20 Jahre, männlich, Shutterstock.com
Maria, 17 Jahre, weiblich, stock.adobe.com